Insulina czy tabletki? Leczenie cukrzycy typu 2 u seniorów krok po kroku
 Rozpoznanie cukrzycy u seniora. Kiedy zaczynamy leczenie?
Rozpoznanie cukrzycy u seniora. Kiedy zaczynamy leczenie?  Dla kogo jest najbezpieczniejsze i skuteczne leczenie tabletkami?
Dla kogo jest najbezpieczniejsze i skuteczne leczenie tabletkami?  Kiedy konieczna jest insulina? Wskazania i zalety terapii iniekcyjnej
Kiedy konieczna jest insulina? Wskazania i zalety terapii iniekcyjnej  Jak dobrać leczenie dla seniora? Podejście indywidualne ma znaczenie
Jak dobrać leczenie dla seniora? Podejście indywidualne ma znaczenie Rozpoznanie cukrzycy u seniora. Kiedy zaczynamy leczenie?
Rozpoznanie cukrzycy typu 2 opiera się na wynikach poziomu glukozy we krwi – najczęściej na czczo, w teście obciążenia glukozą lub poprzez oznaczenie hemoglobiny glikowanej (HbA1c). U seniorów objawy mogą być nietypowe – często pojawia się ogólne osłabienie, nawracające infekcje, utrata masy ciała lub zaburzenia widzenia.
Czasem cukrzyca wykrywana jest przypadkowo, podczas rutynowych badań. Po rozpoznaniu choroby kluczowe jest określenie stopnia zaawansowania oraz ryzyka powikłań sercowo-naczyniowych, nerkowych czy neurologicznych. To na tej podstawie lekarz podejmuje decyzję o wdrożeniu leczenia – zwykle zaczyna się od modyfikacji diety, zwiększenia aktywności fizycznej i jeśli to konieczne, włączenia leków doustnych.
Dla kogo jest najbezpieczniejsze i skuteczne leczenie tabletkami?
Leki doustne to podstawowa forma leczenia cukrzycy typu 2 w początkowym etapie choroby – także u osób starszych. Najczęściej stosowaną substancją jest metformina, która poprawia wrażliwość komórek na insulinę i zmniejsza produkcję glukozy w wątrobie. U seniorów ważne jest jednak, by lek był dobrze tolerowany – szczególnie w przypadku problemów z nerkami lub przewodem pokarmowym.
Alternatywą mogą być leki z innych grup, np. inhibitory SGLT-2 czy gliptyny, które mają korzystny profil bezpieczeństwa. Wybór terapii powinien uwzględniać nie tylko skuteczność, ale i łatwość stosowania – np. możliwość przyjmowania raz dziennie. Tabletki są dobrym rozwiązaniem, gdy poziom cukru nie jest skrajnie podwyższony, a pacjent nie doświadcza nagłych wahań glikemii.
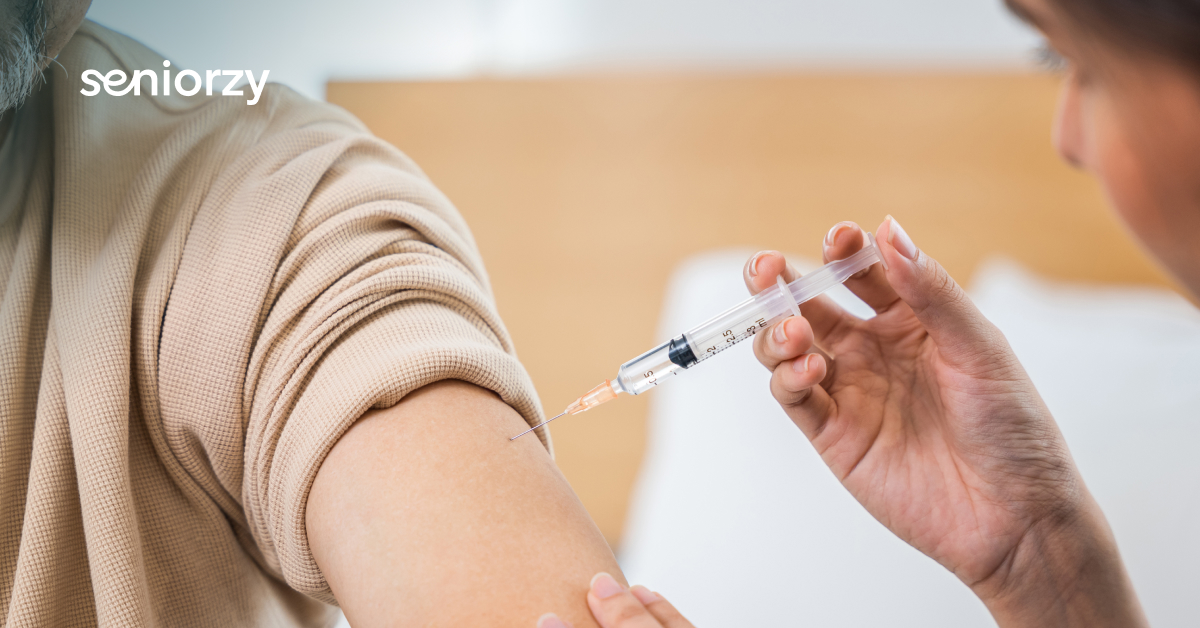
Kiedy konieczna jest insulina? Wskazania i zalety terapii iniekcyjnej
Insulina staje się koniecznością, gdy tabletki nie wystarczają – czyli w sytuacjach, gdy poziom cukru mimo leczenia nadal przekracza normy, pojawiają się objawy przewlekłej hiperglikemii lub dochodzi do uszkodzenia narządów. U seniorów insulina może być wdrażana także czasowo – np. w trakcie infekcji, hospitalizacji, przy utracie wagi lub silnym osłabieniu.
Nowoczesne preparaty insuliny są łatwe w użyciu – dostępne w formie tzw. penów, które pozwalają na szybkie i bezbolesne podanie leku. Insulina może być także bezpieczniejsza u pacjentów z zaburzeniami funkcji nerek, gdzie stosowanie niektórych tabletek jest przeciwwskazane. Choć terapia iniekcyjna wymaga większej samodyscypliny, pozwala lepiej kontrolować glikemię i redukować ryzyko powikłań.
Jak dobrać leczenie dla seniora? Podejście indywidualne ma znaczenie
W leczeniu cukrzycy typu 2 u osób starszych nie chodzi tylko o osiągnięcie idealnych wyników glikemii, ale przede wszystkim o poprawę jakości życia i zapobieganie hipoglikemii. Dlatego kluczowe jest podejście spersonalizowane – uwzględniające wiek, stan ogólny, choroby współistniejące i możliwości samodzielnej obsługi leczenia.
Nie każdy senior będzie w stanie bezpiecznie stosować insulinę – zwłaszcza jeśli ma problemy z pamięcią, wzrokiem lub ograniczoną sprawność manualną. Z drugiej strony – w niektórych przypadkach tylko insulina zapewnia wystarczającą kontrolę glikemii. Decyzja o wyborze terapii powinna być wspólną decyzją pacjenta i diabetologa – a leczenie regularnie oceniane i modyfikowane.















 28.04.2026
28.04.2026 

